Behandling av akut och kronisk kranskärlssjukdom har länge varit standardiserad, med samma behandlingskombinationer och behandlingslängd till alla. Nya studier har börjat ifrågasätta både intensiteten och längden av behandlingen. Detta reflekteras i de senaste europeiska riktlinjer som rekommenderar ett mer nyanserat ställningstagande baserat på den individuella risken för blödning och ischemi.
Akuta koronara syndrom (AKS)
Grundbehandling vid akuta koronara syndrom, AKS (även akut hjärtinfarkt), utgörs av laddningsdos och underhållsbehandling med acetylsalicylsyra (ASA, se tabell) som kombineras med trombocythämmare (P2Y12-receptor-hämmare, till exempel klopidogrel, tikagrelor (Brilique) eller prasugrel (Efient) för att behandla den förhöjda risken för reinfarkt och stenttrombos. Tidpunkten för insättning i relation till kranskärlsröntgen har blivit livligt debatterad under det senaste året, då nya data visat en tendens till ökad blödning vid alltför tidig insättning.
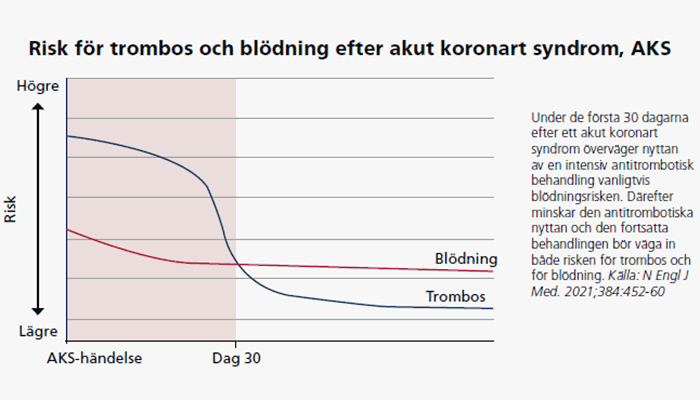
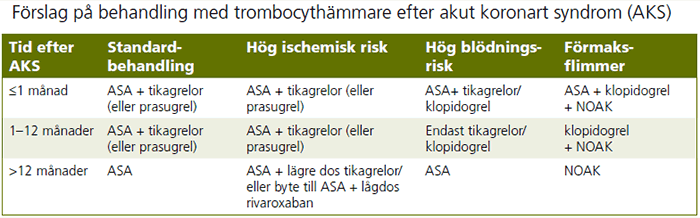
Den ischemiska risken är högst vid hjärtinfarkten och avtar därefter, medan blödningsrisken är konstant förhöjd under behandling med blodförtunnande läkemedel (se figur). Vid hjärtinfarkt rekommenderas generellt tolv månaders behandling med dubbel trombocythämning. Denna behandlingsregim utmanas av nya studier inriktade på att minska antalet blödningar, och studerar kortare tid med dubbel trombocythämning och övergång till singelbehandling med en potent trombocythämmare (till exempel endast tikagrelor).
Hos patienter med hög och mycket hög blödningsrisk (till exempel äldre patienter >85 år, patienter med tidigare blödning) väljs ofta klopidogrel, som är en mindre potent trombocythämmare än tikagrelor eller prasugrel.
Fakta
- Den antitrombotiska behandlingen efter genomgånget akut koronart syndrom, AKS, blir alltmer nyanserad med individanpassade val av både trombocythämmare och duration som balanserar risken för ischemi och blödning.
- Flera studier har visat att kortare behandlingstid än tolv månader med dubbla trombocythämmare kan minska risken för blödning.
- Förlängd behandling med dubbel trombocythämmare eller lågdos rivaroxaban kan vara lämpligt för patienter med hög risk för nya ischemiska händelser och låg blödningsrisk.
AKS med förmaksflimmer
Cirka 15 procent av patienter med hjärtinfarkt har förmaksflimmer. Dessa patienter bör i första hand behandlas med NOAK vilket under sjukhustiden kombineras med acetylsalicylsyra och klopidogrel (så kallad trippelbehandling). Vid utskrivningen är behandlingsvariationerna större. Dubbelbehandling, där NOAK kombineras med en tromobocythämmare (antingen ASA eller klopidogrel), är vanligast upp till tolv månader. Därefter fortsätter man endast med NOAK.
Kroniskt koronart syndrom
Efter ett år bedöms patientens risk för ny hjärtinfarkt. Vissa patienter har återkommande ischemiska episoder utan blödning, och kan vara lämpade för förlängd behandling med kombination av acetylsalicylsyra med lägre dos tikagrelor. Alternativt kan ASA kombineras med lågdos rivaroxaban, som också minskar risken för nya ischemiska händelser.
Sammanfattning
Den optimala antitrombotiska behandlingen omprövas för närvarande i flera pågående studier. Detta kommer leda till en mer nyanserad och individualiserad behandling under kommande år.
Juliane Jurga, med dr, bitr överläkare, Medicinsk enhet Kardiologi, Karolinska universitetssjukhuset.
Emil Grönlund, bitr överläkare, Hjärtkliniken, Capio S:t Görans sjukhus.
Karolina Szummer, med dr, överläkare, Medicinsk enhet Kardiologi, Karolinska universitetssjukhuset.
Samtliga författare är ledamöter i Region Stockholms läkemedelskommittés expertgrupp för hjärt- och kärlsjukdomar.
Observera: nyhetstexterna är aktuella när de publiceras och uppdateras normalt inte.
Senast ändrad